Ghép xương răng là một kỹ thuật quan trọng trong nha khoa hiện đại, đặc biệt khi bệnh nhân bị tiêu xương hàm sau mất răng. Nhiều người muốn trồng Implant nhưng lại không đủ xương để thực hiện. Khi đó, ghép xương trở thành giải pháp giúp tái tạo nền tảng vững chắc cho điều trị. Vậy vật liệu ghép xương có nguồn gốc từ đâu và quy trình thực hiện diễn ra như thế nào?
Mục lục
1. Ghép xương răng là gì?
Ghép xương răng là một thủ thuật ngoại khoa nhằm bổ sung hoặc tái tạo mô xương ổ răng và xương hàm bị thiếu hụt về thể tích hoặc chất lượng. Bản chất của kỹ thuật này không chỉ đơn thuần là “đắp thêm xương”, mà là tạo ra một môi trường sinh học thuận lợi để cơ thể tự hình thành xương mới thông qua các cơ chế tái tạo sinh lý.
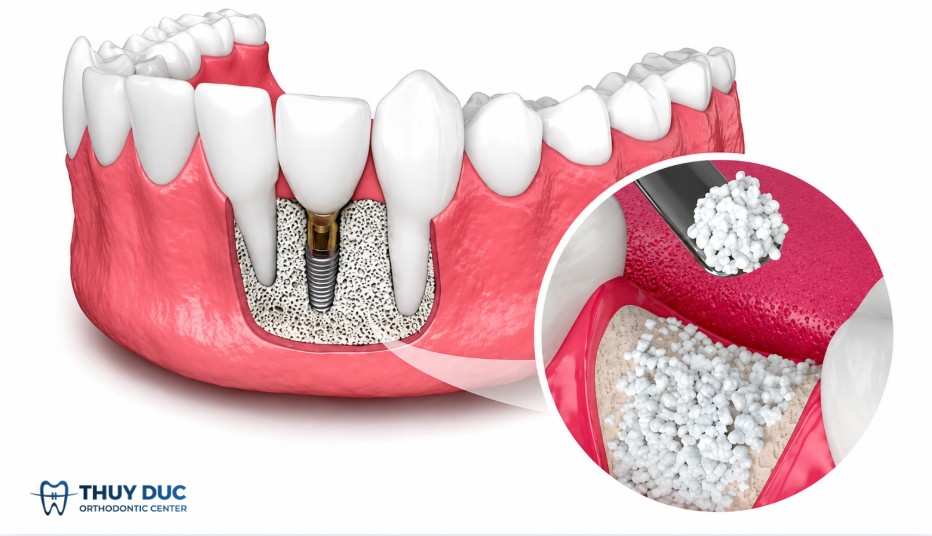
Trong nha khoa hiện đại, ghép xương giữ vai trò nền tảng trong nhiều kế hoạch điều trị phục hồi chức năng và thẩm mỹ. Các chỉ định thường gặp bao gồm:
- Trồng Implant nha khoa
Khi xương hàm không đủ chiều cao, chiều rộng hoặc mật độ để neo giữ trụ Implant ổn định, ghép xương giúp tái lập thể tích xương cần thiết, đảm bảo độ vững chắc lâu dài của phục hình. - Nâng xoang hàm
Ở vùng răng hàm trên, xoang hàm có xu hướng hạ thấp sau mất răng. Ghép xương kết hợp nâng sàn xoang giúp tạo đủ chiều cao xương để đặt Implant an toàn. - Điều trị viêm nha chu nặng
Trong các tổn thương tiêu xương quanh răng do viêm nha chu, ghép xương được áp dụng như một phần của liệu pháp tái sinh mô có hướng dẫn nhằm phục hồi cấu trúc nâng đỡ răng. - Khôi phục cấu trúc xương trước khi làm phục hình
Ở những trường hợp tiêu xương nghiêm trọng ảnh hưởng đến thẩm mỹ và hình dạng sống hàm, ghép xương giúp tái tạo đường viền mô cứng, cải thiện kết quả phục hình cố định hoặc tháo lắp.
Như vậy, ghép xương không phải là thủ thuật độc lập mà là một bước trung gian quan trọng trong chiến lược điều trị toàn diện.
2. Cơ chế tái tạo xương hoạt động như thế nào?
Tái tạo xương sau ghép là một quá trình sinh học có kiểm soát, diễn ra nhờ sự phối hợp giữa tế bào, mạch máu và các yếu tố tăng trưởng tại chỗ. Mục tiêu cuối cùng là thay thế vật liệu ghép bằng mô xương sống, có cấu trúc và chức năng sinh lý bình thường.
Quá trình này gồm bốn giai đoạn chính:
Hình thành cục máu đông: Ngay sau phẫu thuật, cục máu đông hình thành tại vùng ghép, tạo khung fibrin làm giá đỡ ban đầu cho tế bào viêm và tế bào tiền thân xương di chuyển vào.
Tăng sinh mạch máu: Các mao mạch mới phát triển vào khối ghép, cung cấp oxy và dinh dưỡng. Tái lập tuần hoàn là điều kiện bắt buộc để vật liệu ghép được tích hợp sinh học.
Biệt hóa tế bào tạo xương: Tế bào gốc trung mô biệt hóa thành nguyên bào xương, bắt đầu tổng hợp chất nền xương và khoáng hóa dần theo thời gian.
Tái cấu trúc xương: Xương non được thay thế bằng xương trưởng thành thông qua quá trình tái cấu trúc liên tục, giúp đạt độ bền cơ học cần thiết.
Ba yếu tố then chốt quyết định thành công gồm:
- Tế bào tạo xương, đặc biệt là nguyên bào xương
- Hệ thống mạch máu nuôi dưỡng
- Màng tái sinh xương có hướng dẫn (GBR), giúp ngăn mô mềm xâm lấn và duy trì không gian cho xương phát triển
Về mặt sinh học, vật liệu ghép có thể hoạt động theo một hoặc nhiều cơ chế:
- Osteogenesis, trực tiếp tạo xương mới
- Osteoinduction, kích thích tế bào cơ thể hình thành xương
- Osteoconduction, đóng vai trò khung dẫn truyền cho xương phát triển
Sự khác biệt về cơ chế này lý giải vì sao mỗi loại vật liệu có đặc tính và tốc độ tích hợp khác nhau.
3. Trường hợp nào bắt buộc phải ghép xương?
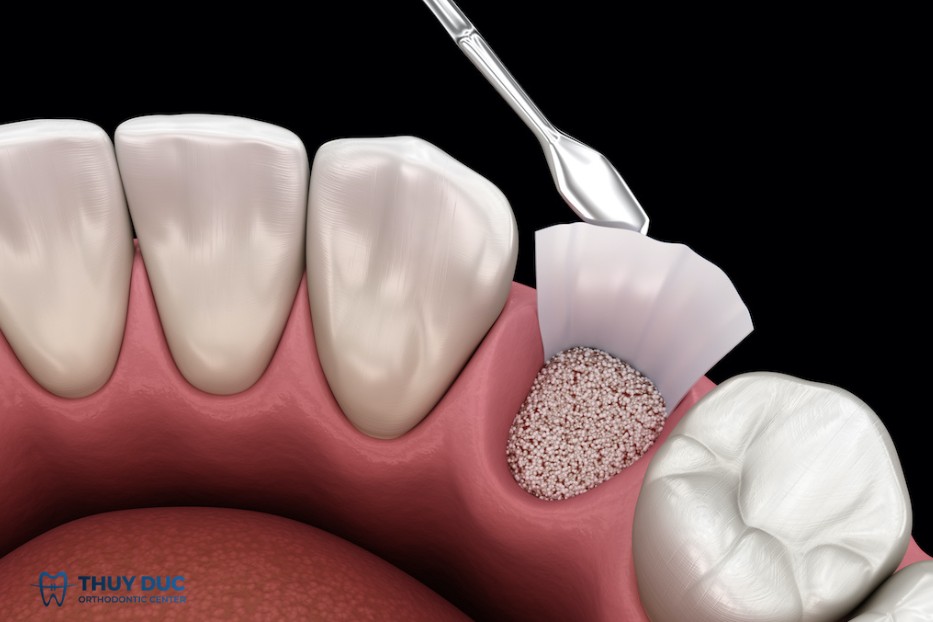
Không phải mọi trường hợp mất răng đều cần ghép xương. Tuy nhiên, ghép xương trở thành chỉ định bắt buộc khi thể tích xương không đáp ứng yêu cầu sinh học và cơ học của điều trị.
Các tình huống lâm sàng thường gặp gồm:
Mất răng lâu năm
Sau khi mất răng, xương ổ răng bắt đầu tiêu theo quy luật sinh lý. Trong 6 đến 12 tháng đầu, mức tiêu xương diễn ra nhanh nhất, đặc biệt theo chiều ngang. Nếu không phục hồi sớm, thể tích xương giảm đáng kể, khiến việc đặt Implant trở nên khó khăn.
Tìm hiểu: Mất răng lâu năm không trồng lại có ảnh hưởng gì?
Tiêu xương do viêm nha chu
Viêm nha chu mạn tính gây phá hủy mô nâng đỡ quanh răng, bao gồm cả xương ổ răng. Trong các khuyết hổng xương đứng hoặc khuyết hổng trong xương, ghép xương là phương pháp tái sinh mô nhằm cải thiện tiên lượng răng.
Chấn thương hàm mặt
Tai nạn hoặc phẫu thuật cắt bỏ u có thể để lại khuyết hổng xương lớn. Ghép xương giúp tái lập cấu trúc giải phẫu và chức năng nhai.
Dị tật bẩm sinh
Một số bất thường như khe hở môi vòm miệng có thể liên quan đến thiếu hụt xương ổ răng. Ghép xương ổ răng là bước quan trọng trong điều trị chỉnh hình toàn diện.
Việc chỉ định ghép xương phải dựa trên đánh giá lâm sàng và hình ảnh học cụ thể, không nên áp dụng một cách đại trà.
4. Vật liệu ghép xương răng có nguồn gốc từ đâu?
1. Phân loại vật liệu ghép xương theo nguồn gốc
Vật liệu ghép xương được phân loại chủ yếu dựa trên nguồn gốc sinh học. Mỗi nhóm có đặc tính riêng về sinh học và cơ học.
a. Xương tự thân (Autograft)
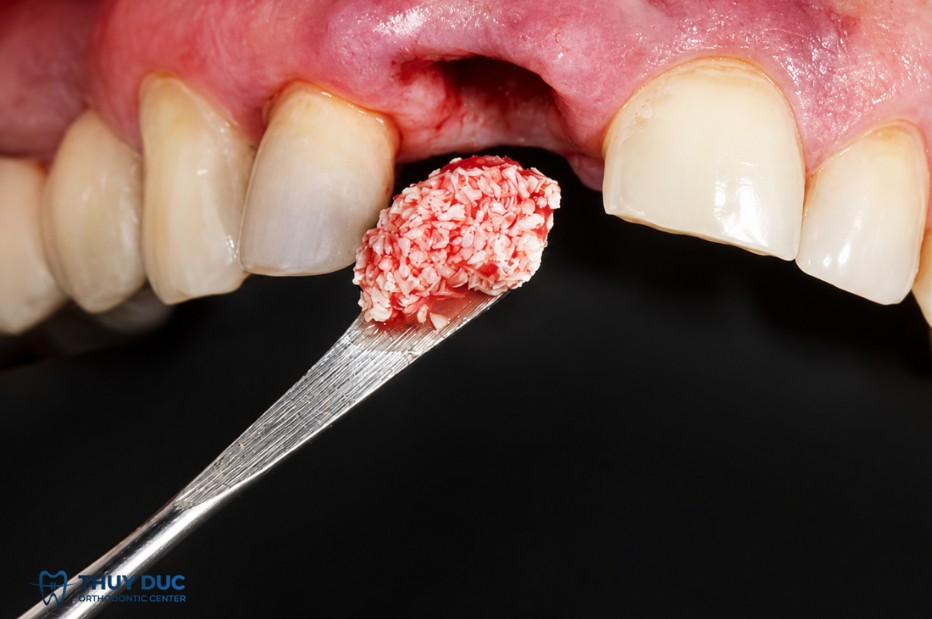
Xương tự thân được lấy từ chính cơ thể bệnh nhân. Đây được xem là tiêu chuẩn vàng trong ghép xương vì hội tụ đầy đủ ba đặc tính sinh học: osteogenesis, osteoinduction và osteoconduction.
Các vị trí lấy xương thường gặp gồm:
- Cằm
- Góc hàm
- Xương chậu trong trường hợp cần khối lượng lớn
Ưu điểm:
- Tính tương thích sinh học tuyệt đối
- Không có nguy cơ lây truyền bệnh
- Khả năng tích hợp và tái cấu trúc cao
Nhược điểm:
- Cần thêm một phẫu thuật tại vị trí cho
- Tăng thời gian mổ và nguy cơ biến chứng tại vùng lấy xương
- Đau và sưng nhiều hơn
b. Xương đồng loại (Allograft)
Xương đồng loại được lấy từ người hiến tặng cùng loài, thường qua hệ thống ngân hàng mô. Vật liệu này trải qua quá trình xử lý nghiêm ngặt nhằm loại bỏ tế bào và thành phần gây miễn dịch.
Đặc điểm:
- Có tính osteoconduction tốt
- Một số dạng có khả năng osteoinduction nhờ giữ lại protein tăng trưởng
- Không cần phẫu thuật lấy xương ở bệnh nhân
Tuy nhiên, khả năng tạo xương thực sự phụ thuộc vào mức độ xử lý và đặc tính của từng sản phẩm.
c. Xương dị loại (Xenograft)
Nguồn gốc phổ biến nhất là từ bò. Sau quá trình xử lý nhiệt và hóa học, vật liệu chỉ còn lại khung khoáng vô cơ tương tự cấu trúc xương người.
Đặc điểm:
- Đóng vai trò chủ yếu là khung dẫn truyền
- Tiêu biến chậm
- Phù hợp trong nâng xoang và bảo tồn ổ răng sau nhổ răng
Do tiêu biến chậm, xenograft giúp duy trì thể tích lâu dài nhưng có thể tồn tại như vật liệu còn sót lại trong mô xương mới.
d. Vật liệu tổng hợp (Alloplast)
Được sản xuất nhân tạo trong phòng thí nghiệm với thành phần khoáng tương tự xương tự nhiên.
Hai thành phần phổ biến:
- Hydroxyapatite
- Beta-tricalcium phosphate (β-TCP)
Ưu điểm:
- Không nguy cơ lây truyền bệnh
- Kiểm soát được độ tinh khiết và cấu trúc
- Có thể điều chỉnh tốc độ tiêu biến
Tuy nhiên, đa số chỉ có tính osteoconduction, không chứa yếu tố sinh học kích thích tạo xương.
2. So sánh chuyên sâu giữa các loại vật liệu
| Tiêu chí | Nội dung |
|---|---|
| Về tốc độ tích hợp xương | Xương tự thân có tốc độ tích hợp nhanh nhất do chứa tế bào sống. Allograft và xenograft tích hợp chậm hơn vì phụ thuộc vào sự xâm nhập của tế bào từ mô chủ. |
| Về tỷ lệ tiêu biến | Xương tự thân tiêu biến tương đối nhanh do quá trình tái cấu trúc mạnh. Xenograft tiêu biến chậm, giúp duy trì thể tích lâu dài. Vật liệu tổng hợp có thể được thiết kế với tốc độ tiêu biến kiểm soát. |
| Về khả năng tạo xương thực sự | Xương tự thân có khả năng tạo xương chủ động. Allograft có thể có tính cảm ứng xương tùy loại. Xenograft và đa số vật liệu tổng hợp chủ yếu đóng vai trò khung dẫn truyền. |
| Về mức độ an toàn | Các vật liệu thương mại đều phải đáp ứng tiêu chuẩn kiểm định nghiêm ngặt về vô trùng và an toàn sinh học. Tuy nhiên, yếu tố quyết định thành công không chỉ nằm ở vật liệu mà còn ở chỉ định và kỹ thuật phẫu thuật. |
3. Vật liệu ghép xương có an toàn không?
Tính an toàn của vật liệu ghép xương phụ thuộc vào nhiều yếu tố.
Quy trình xử lý vô trùng: Allograft và xenograft phải trải qua xử lý loại bỏ tế bào, khử trùng và kiểm soát vi sinh nghiêm ngặt. Quy trình này nhằm loại bỏ nguy cơ lây truyền bệnh và phản ứng miễn dịch.
Tiêu chuẩn quốc tế: Các sản phẩm đạt chứng nhận của các cơ quan quản lý y tế uy tín phải tuân thủ quy định chặt chẽ về nguồn gốc, sản xuất và kiểm nghiệm.
Tỷ lệ đào thải thực tế: Phản ứng đào thải thực sự hiếm gặp. Phần lớn biến chứng liên quan đến nhiễm trùng hoặc kỹ thuật phẫu thuật hơn là do bản thân vật liệu.
Yếu tố quyết định thành công:
- Tay nghề và kinh nghiệm của bác sĩ
- Kế hoạch điều trị chính xác
- Tình trạng sức khỏe toàn thân của bệnh nhân như kiểm soát đường huyết, thói quen hút thuốc, vệ sinh răng miệng
Do đó, vật liệu chỉ là một phần trong tổng thể điều trị. Thành công phụ thuộc vào sự phối hợp giữa sinh học, kỹ thuật và chăm sóc hậu phẫu.
5. Quy trình ghép xương răng diễn ra như thế nào?
1. Thăm khám và chẩn đoán
Giai đoạn đầu tiên mang tính quyết định.
Chụp X-quang giúp đánh giá sơ bộ chiều cao xương và tình trạng răng kế cận.
Chụp CT Cone Beam 3D cung cấp hình ảnh ba chiều, cho phép phân tích chính xác:
- Chiều cao và chiều rộng xương
- Mật độ xương
- Vị trí cấu trúc giải phẫu quan trọng như dây thần kinh, xoang hàm
- Tình trạng viêm nhiễm hoặc khuyết hổng xương
Dựa trên dữ liệu này, bác sĩ xác định mức độ thiếu hụt và chỉ định loại ghép phù hợp.
2. Lập kế hoạch điều trị
Kế hoạch điều trị cần cá thể hóa cho từng bệnh nhân.
Bác sĩ quyết định:
- Chọn loại vật liệu ghép dựa trên kích thước khuyết hổng và mục tiêu điều trị
- Ghép xương trước khi cấy Implant trong trường hợp thiếu hụt nghiêm trọng
- Hoặc ghép xương đồng thời với đặt Implant nếu thể tích xương còn đủ để đạt độ ổn định ban đầu
Việc lập kế hoạch đúng giúp giảm biến chứng và rút ngắn thời gian điều trị tổng thể.
3. Các bước thực hiện ghép xương
Quy trình phẫu thuật cơ bản gồm:
- Gây tê tại chỗ nhằm kiểm soát đau.
- Mở vạt nướu để bộc lộ vùng xương cần ghép.
- Làm sạch mô viêm, loại bỏ mô hạt hoặc tổ chức hoại tử.
- Đặt vật liệu ghép vào khuyết hổng xương, tạo hình phù hợp.
- Phủ màng sinh học nếu áp dụng kỹ thuật GBR.
- Khâu đóng vết thương kín, đảm bảo ổn định vật liệu.
Sự ổn định của khối ghép và kiểm soát nhiễm trùng là hai yếu tố then chốt.
4. Thời gian tích hợp xương
Thời gian tích hợp trung bình từ 3 đến 6 tháng. Trong các trường hợp ghép khối lớn hoặc nâng xoang, thời gian có thể kéo dài hơn.
Các yếu tố ảnh hưởng gồm:
- Cơ địa và khả năng lành thương của bệnh nhân
- Loại vật liệu sử dụng
- Kỹ thuật phẫu thuật và mức độ ổn định của vật liệu
- Tuân thủ chăm sóc hậu phẫu
Chỉ khi xương mới đạt độ trưởng thành và mật độ đủ tốt, bác sĩ mới tiến hành bước điều trị tiếp theo như đặt Implant.
Toàn bộ quá trình ghép xương là sự kết hợp giữa nguyên lý sinh học và kỹ thuật ngoại khoa chính xác. Hiểu đúng bản chất giúp bệnh nhân có cái nhìn khoa học và thực tế hơn về hiệu quả cũng như giới hạn của phương pháp này.
6. Ai không nên ghép xương răng?
Không phải mọi bệnh nhân đều phù hợp để thực hiện ghép xương ngay lập tức. Một số tình trạng toàn thân có thể làm giảm khả năng lành thương, tăng nguy cơ biến chứng hoặc ảnh hưởng đến quá trình tích hợp xương.
Bệnh lý toàn thân cần đặc biệt thận trọng gồm:
Tiểu đường không kiểm soát

Đường huyết cao kéo dài làm suy giảm vi tuần hoàn và chức năng bạch cầu, từ đó tăng nguy cơ nhiễm trùng và chậm lành thương. Bệnh nhân cần kiểm soát đường huyết ổn định trước khi phẫu thuật.
Loãng xương nặng
Mật độ xương giảm và rối loạn chuyển hóa xương có thể ảnh hưởng đến chất lượng xương mới hình thành. Đặc biệt, người đang sử dụng bisphosphonate dài hạn cần được đánh giá kỹ nguy cơ hoại tử xương hàm.
Hút thuốc lá nhiều
Nicotine gây co mạch, giảm tưới máu mô, làm tăng tỷ lệ thất bại ghép xương. Ngưng hút thuốc trước và sau phẫu thuật là khuyến cáo bắt buộc.
Phụ nữ mang thai
Phẫu thuật nha khoa không cấp cứu nên trì hoãn để đảm bảo an toàn cho thai kỳ.
Tìm hiểu: Quy trình trồng răng implant chuẩn
7. Câu hỏi thường gặp
Ghép xương xong có bị tiêu tiếp không?
Xương ghép vẫn trải qua quá trình tái cấu trúc sinh lý. Mức tiêu biến phụ thuộc vào loại vật liệu và kỹ thuật thực hiện.
Có thể thay thế ghép xương bằng kỹ thuật khác không?
Trong một số trường hợp nhẹ, có thể sử dụng Implant ngắn hoặc kỹ thuật đặc biệt, nhưng không thể thay thế hoàn toàn ghép xương khi thiếu hụt nghiêm trọng.
Bao lâu có thể ăn nhai bình thường?
Thông thường sau 1 đến 2 tuần có thể ăn nhai nhẹ, nhưng cần tránh lực mạnh cho đến khi xương tích hợp hoàn toàn.
Có thể ghép nhiều lần không?
Có thể, nếu lần ghép trước không đạt thể tích mong muốn hoặc cần bổ sung thêm xương cho kế hoạch điều trị tiếp theo.