Ung thư khoang miệng là một loại ung thư thuộc nhóm ung thư đầu cổ, xảy ra khi các tế bào trong khoang miệng phát triển bất thường và không kiểm soát. Khoang miệng bao gồm các cấu trúc như môi, lưỡi, sàn miệng, vòm miệng cứng, nướu và niêm mạc má trong. Loại ung thư phổ biến nhất trong khoang miệng là ung thư biểu mô tế bào vảy (squamous cell carcinoma), chiếm hơn 90% các trường hợp.
Trong bài viết này, chúng ta sẽ cùng tìm hiểu về những nguyên nhân, triệu chứng, cách chẩn đoán, điều trị và phòng ngừa ung thư khoang miệng, giúp bạn hiểu rõ hơn về căn bệnh này và cách bảo vệ sức khỏe của chính mình.
Mục lục
- 1. Vì sao cần quan tâm đến ung thư khoang miệng?
- 2. Mức độ phổ biến tại Việt Nam và trên thế giới
- 3. Phân loại ung thư khoang miệng
- 4. Nguyên nhân gây ung thư khoang miệng
- 5. Các yếu tố nguy cơ
- 6. Dấu hiệu và triệu chứng cảnh báo sớm
- 7. Các giai đoạn của ung thư khoang miệng
- 8. Phác đồ điều trị ung thư khoang miệng
- 9. Câu hỏi thường gặp
1. Vì sao cần quan tâm đến ung thư khoang miệng?
Ung thư khoang miệng là một bệnh lý nghiêm trọng vì:
- Khó phát hiện sớm: Các triệu chứng ban đầu thường không rõ ràng và dễ bị nhầm lẫn với các vấn đề răng miệng thông thường như nhiệt miệng hoặc viêm nướu.
- Tiên lượng xấu nếu phát hiện muộn: Tỷ lệ sống sót sau 5 năm giảm đáng kể khi bệnh được chẩn đoán ở giai đoạn muộn.
- Ảnh hưởng đến chất lượng cuộc sống: Bệnh có thể gây ra đau đớn, khó khăn trong ăn uống, nói chuyện và thậm chí biến dạng khuôn mặt sau điều trị.
- Tỷ lệ tử vong cao: Mặc dù có thể điều trị được nếu phát hiện sớm, nhưng nhiều trường hợp được chẩn đoán ở giai đoạn tiến triển, dẫn đến tỷ lệ tử vong cao.
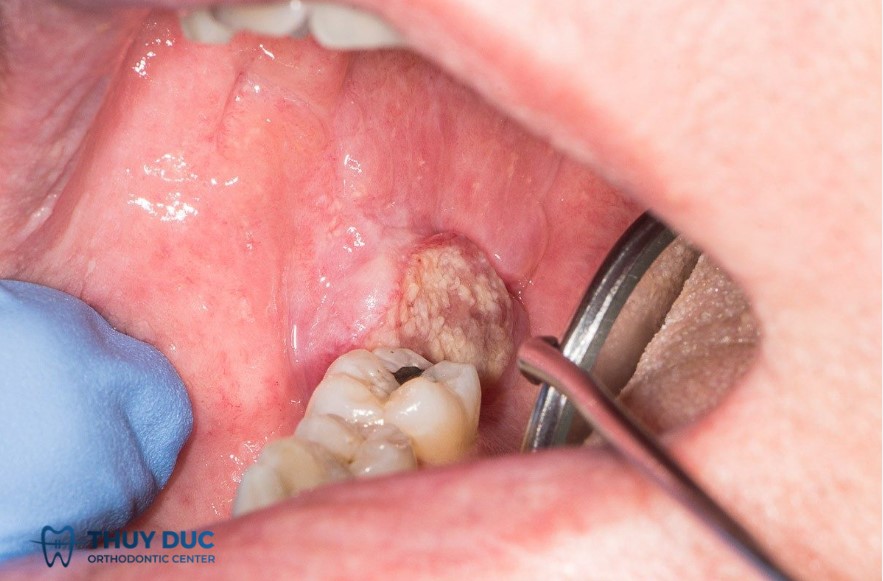
Biến chứng nguy hiểm của bệnh:
Ung thư khoang miệng không chỉ đe dọa tính mạng mà còn để lại nhiều biến chứng nghiêm trọng, ảnh hưởng nặng nề đến chất lượng cuộc sống người bệnh. Việc phẫu thuật, hóa trị và xạ trị có thể gây mất chức năng nhai, nuốt, nói, đồng thời dẫn đến biến dạng khuôn mặt do cắt bỏ mô, xương hàm hoặc lưỡi.
Nhiều bệnh nhân bị tổn thương mô mềm, răng rụng hàng loạt, hoặc bị khô miệng mạn tính do ảnh hưởng tuyến nước bọt. Ngoài ra, tác dụng phụ như buồn nôn, loét miệng, suy nhược kéo dài sau điều trị khiến quá trình hồi phục rất gian nan.
2. Mức độ phổ biến tại Việt Nam và trên thế giới
Tại Việt Nam
Theo dữ liệu của Tổ chức Y tế Thế giới (WHO) năm 2020, ung thư khoang miệng gây ra 7.088 ca tử vong tại Việt Nam, chiếm 1,03% tổng số ca tử vong. Tỷ lệ tử vong chuẩn hóa theo độ tuổi là 7,03 trên 100.000 dân, xếp hạng 18 trên thế giới. Một nghiên cứu tại Bệnh viện Ung bướu TP.HCM cho thấy, trong số 147 bệnh nhân ung thư biểu mô tế bào vảy, 91% nam giới có hút thuốc và 79% sử dụng rượu hàng ngày, trong khi 40% nữ giới có thói quen nhai trầu (nguồn)
Ung thư khoang miệng đứng thứ 15 trong số các loại ung thư phổ biến tại Việt Nam.
Một nghiên cứu tại Bệnh viện Răng Hàm Mặt Trung ương Hà Nội cho thấy:
- Độ tuổi trung bình của bệnh nhân: 52,16 tuổi.
- Tỷ lệ nam/nữ: 3:1.
- Liên quan đến hút thuốc, uống rượu và nhai trầu: 73,8% các trường hợp.
Trên thế giới
Theo WHO, Ung thư khoang miệng là loại ung thư phổ biến thứ 13 trên toàn cầu.
- Số ca mắc mới ung thư môi và khoang miệng: 389.846 trường hợp.
- Số ca tử vong: 188.438 trường hợp.World Health Organization (WHO)
- Tỷ lệ mắc bệnh có sự khác biệt đáng kể giữa các khu vực, với tỷ lệ cao hơn ở nam giới và người lớn tuổi. Các yếu tố nguy cơ chính bao gồm hút thuốc lá, uống rượu và nhiễm virus HPV.
Theo thư viện y khoa Hoa Kỳ, năm 2019, toàn cầu ghi nhận khoảng 373.100 ca mắc mới ung thư khoang miệng, với tỷ lệ mắc chuẩn hóa theo độ tuổi là 4,52 trên 100.000 dân.
Các quốc gia có tỷ lệ mắc cao nhất bao gồm Pakistan (21,93/100.000), Ấn Độ (8,82/100.000) và Bangladesh (6,12/100.000) .
Dự báo đến năm 2040, số ca mắc ung thư khoang miệng toàn cầu có thể tăng lên khoảng 553.000 ca, với số ca tử vong đạt 263.000, tăng gần 34% và 48% so với năm 2020
3. Phân loại ung thư khoang miệng
Ung thư khoang miệng không chỉ là một loại bệnh duy nhất mà bao gồm nhiều dạng khác nhau, phân theo vị trí xuất phát trong khoang miệng. Dù đều là ung thư biểu mô tế bào vảy chiếm đa số, mỗi vị trí lại có biểu hiện lâm sàng, tiên lượng và cách điều trị khác nhau. Dưới đây là các phân loại chính:
3.1 Ung thư lưỡi
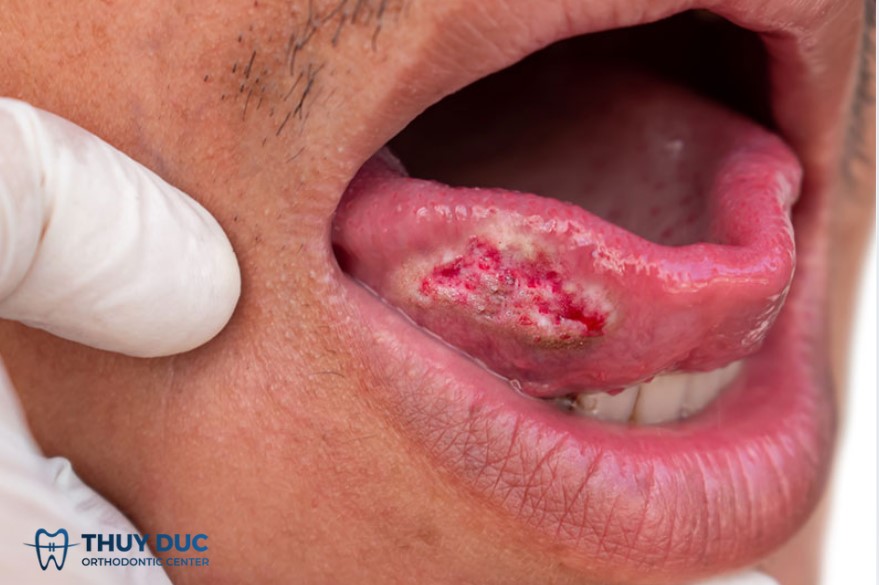
Vị trí thường gặp:
- Thường bắt đầu ở 2/3 trước của mặt trên hoặc rìa lưỡi – là nơi chịu nhiều tác động cơ học và tiếp xúc hóa chất (rượu, thuốc lá).
Triệu chứng:
- Vết loét không lành kéo dài nhiều tuần.
- Cảm giác đau rát, đặc biệt khi ăn uống.
- Có thể sờ thấy khối u cứng, lưỡi hạn chế vận động, nói khó.
Tính chất nguy hiểm:
- Di căn hạch cổ sớm do vùng lưỡi có mạng lưới bạch huyết phong phú.
- Thường bị nhầm với nhiệt miệng hoặc viêm loét miệng thông thường ở giai đoạn đầu.
3.2 Ung thư môi
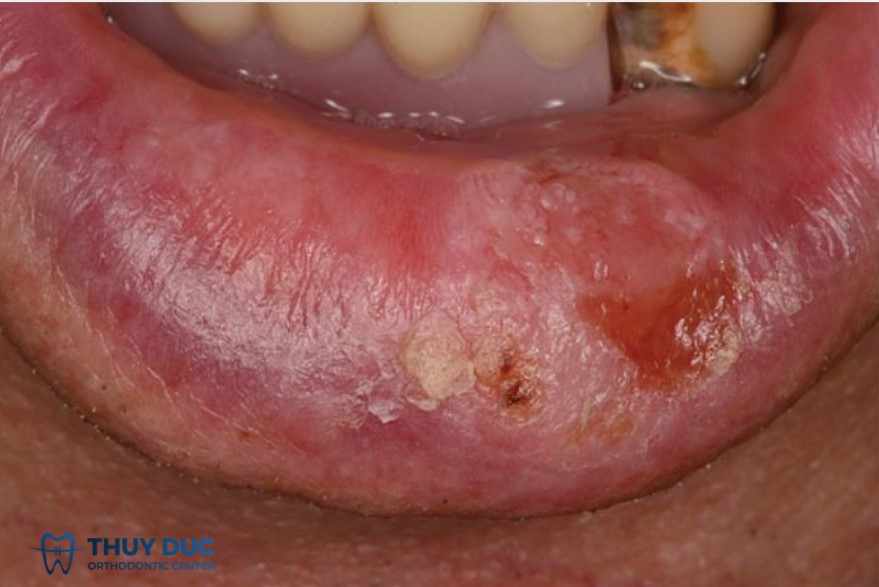
Vị trí thường gặp:
- Chủ yếu ở môi dưới (chiếm hơn 90% các ca ung thư môi), do đây là vùng tiếp xúc nhiều với ánh nắng mặt trời và các chất gây kích thích như khói thuốc.
Triệu chứng:
- Vết nứt nẻ, loét dai dẳng hoặc mảng sần sùi ở môi.
- Có thể chảy máu nhẹ, đau khi cử động môi.
Yếu tố nguy cơ nổi bật:
- Tiếp xúc ánh nắng lâu dài (tia UV).
- Hút thuốc, đặc biệt là tẩu hoặc thuốc lào.
- Virus HPV type 16 và 18 (ít gặp hơn so với các vị trí khác).
Tiên lượng:
- Thường phát hiện sớm do dễ quan sát bằng mắt thường. Nếu điều trị kịp thời, tiên lượng sống rất cao.
3.3 Ung thư sàn miệng
Vị trí thường gặp:
- Vùng dưới lưỡi, giữa sàn miệng và xương hàm dưới.
Triệu chứng:
- Khối u hoặc vết loét, có thể gây đau lan lên tai hoặc khó nuốt.
- Nước bọt tăng tiết, nói và ăn uống khó khăn.
Tính chất lâm sàng:
- Gần hệ thống hạch vùng cổ nên nguy cơ di căn cao.
- Dễ bị nhầm lẫn với viêm tuyến nước bọt hoặc áp xe vùng miệng.
3.4 Ung thư lợi (nướu)
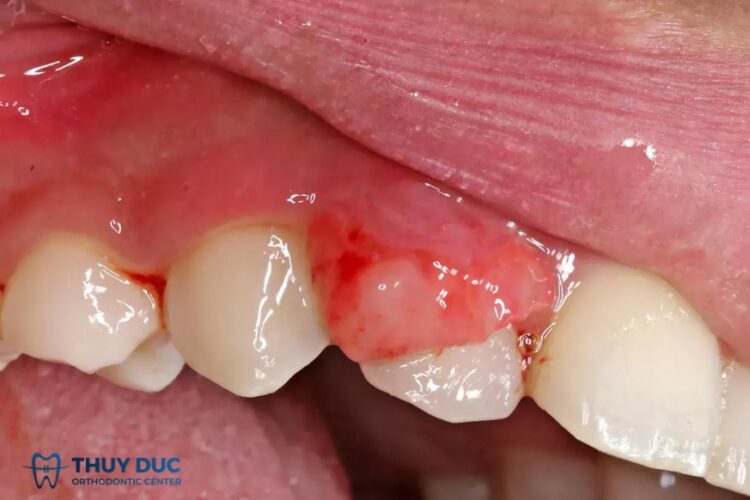
Vị trí thường gặp:
- Vùng lợi hàm trên hoặc hàm dưới, thường quanh cổ răng hoặc kẽ răng.
Triệu chứng:
- Lợi sưng đau, chảy máu tự phát, có thể xuất hiện khối u nhỏ hoặc loét.
- Răng lung lay mà không do sâu răng hay viêm nha chu thông thường.
Tính chất đặc biệt:
- Thường bị chẩn đoán muộn do dễ nhầm với viêm lợi mạn tính hoặc viêm nha chu.
- Có thể lan rộng sang xương hàm gây tiêu xương, biến dạng khuôn mặt.
3.5 Ung thư má và vòm miệng
Ung thư má (niêm mạc má trong)
Triệu chứng:
- Mảng trắng (leukoplakia) hoặc đỏ (erythroplakia) tồn tại lâu ngày, loét, sưng đau.
- Cảm giác “có dị vật” trong má, có thể gây khó khăn khi nhai.
Yếu tố nguy cơ:
- Thói quen nhai trầu – đặc biệt phổ biến ở nữ giới tại một số vùng nông thôn châu Á, trong đó có Việt Nam.
- Hút thuốc lá và uống rượu kéo dài.
Ung thư vòm miệng cứng (phần trước của vòm miệng)
Triệu chứng:
- Loét không lành, đau âm ỉ, có thể lan sang ổ mũi hoặc xoang.
- Thay đổi giọng nói, nghẹt mũi, chảy máu mũi khi tổn thương lan rộng.
Lưu ý chẩn đoán:
- Cần phân biệt với u vòm họng – đây là loại ung thư khác biệt nhưng có biểu hiện tương tự khi xâm lấn các vùng lân cận.
4. Nguyên nhân gây ung thư khoang miệng
4.1 Hút thuốc lá và các sản phẩm thuốc lá không khói

Khói thuốc chứa hơn 70 chất gây ung thư, đặc biệt là benzen và nitrosamines. Cả hút thuốc lá điếu, thuốc lào, thuốc cuốn và nhai trầu thuốc đều làm tổn thương niêm mạc miệng, gây đột biến tế bào.
4.2 Uống rượu bia thường xuyên
Rượu là chất kích thích niêm mạc miệng và tăng tính thấm của các chất gây ung thư từ thuốc lá. Khi kết hợp hút thuốc và uống rượu, nguy cơ ung thư khoang miệng tăng gấp 15 lần.
4.3 Nhiễm virus HPV (Human Papillomavirus)
HPV type 16 là chủng phổ biến gây ung thư miệng và hầu họng. Virus này lây truyền qua quan hệ tình dục bằng miệng và có khả năng gây biến đổi ác tính tế bào niêm mạc.
4.4 Vệ sinh răng miệng kém
Vệ sinh không đúng cách làm tăng nguy cơ viêm lợi, nhiễm trùng mạn tính – yếu tố thuận lợi để hình thành tổn thương tiền ung thư và ung thư.
4.5 Tiền sử mắc các tổn thương tiền ung thư
Các tổn thương như bạch sản (leukoplakia), hồng sản (erythroplakia) có nguy cơ chuyển thành ung thư nếu không được theo dõi và điều trị đúng cách.
4.6 Yếu tố di truyền và miễn dịch suy yếu
Người có tiền sử gia đình mắc ung thư đầu – cổ hoặc có hệ miễn dịch kém (HIV/AIDS, sau ghép tạng) có nguy cơ mắc ung thư khoang miệng cao hơn.
5. Các yếu tố nguy cơ
5.1 Tuổi tác và giới tính
Bệnh phổ biến ở người trên 45 tuổi và nam giới chiếm tỷ lệ cao gấp 2–3 lần nữ giới do hành vi hút thuốc, uống rượu nhiều hơn.
5.2 Nghề nghiệp tiếp xúc hóa chất
Người làm việc trong ngành công nghiệp nhựa, hóa chất, thuốc trừ sâu hoặc khai khoáng thường xuyên tiếp xúc với hợp chất gây ung thư như formaldehyde hoặc asen.
5.3 Chế độ ăn uống thiếu hụt vitamin A, C, E
Các vitamin này có vai trò bảo vệ tế bào niêm mạc. Thiếu hụt kéo dài làm suy yếu hàng rào bảo vệ, dễ bị tổn thương và đột biến.
5.4 Tiền sử mắc bệnh lý về răng miệng
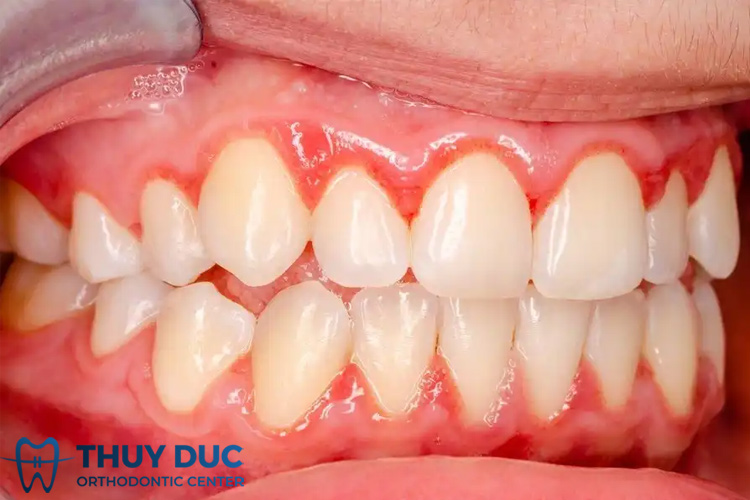
Viêm lợi mạn tính, răng gãy vỡ lâu ngày hoặc hàm giả không phù hợp gây chấn thương niêm mạc liên tục – là yếu tố thuận lợi cho sự khởi phát ung thư.
6. Dấu hiệu và triệu chứng cảnh báo sớm
Vết loét không lành trong khoang miệng
Một vết loét tồn tại trên 2 tuần, không đau hoặc chỉ hơi khó chịu, không đáp ứng điều trị thông thường có thể là dấu hiệu sớm của ung thư.
Đốm trắng hoặc đỏ bất thường
Các mảng trắng (bạch sản) hoặc đỏ (hồng sản) xuất hiện trên lưỡi, lợi, niêm mạc má… là tổn thương tiền ung thư cần được theo dõi sát.
Khó khăn khi nhai, nuốt, nói
Cảm giác cứng hàm, đau khi nuốt hoặc phát âm bất thường có thể là do khối u phát triển, xâm lấn vào mô xung quanh.
Đau hoặc tê trong miệng
Đau nhức âm ỉ hoặc cảm giác tê mất cảm giác ở lưỡi, môi, má là biểu hiện cho thấy dây thần kinh có thể bị ảnh hưởng bởi tổn thương ác tính.
Sưng hoặc nổi cục u trong miệng hay cổ
Khối u cứng, không đau hoặc sưng kéo dài không rõ nguyên nhân ở vùng má, lưỡi, cổ… có thể là hạch di căn sớm của ung thư.
Hơi thở có mùi khó chịu kéo dài

Mùi hôi miệng dai dẳng, không cải thiện dù đã vệ sinh tốt có thể xuất phát từ sự hoại tử mô trong vùng ung thư khoang miệng.
7. Các giai đoạn của ung thư khoang miệng
Giai đoạn 0 (Tổn thương tiền ung thư)
Còn gọi là ung thư tại chỗ (carcinoma in situ) – các tế bào bất thường chỉ giới hạn ở lớp biểu mô, chưa xâm nhập sâu vào mô dưới. Nếu được phát hiện và điều trị kịp thời, khả năng khỏi bệnh gần như hoàn toàn.
Giai đoạn I – II: Ung thư giai đoạn sớm
- Giai đoạn I: Khối u có kích thước ≤ 2cm, chưa lan đến hạch bạch huyết hay cơ quan khác.
- Giai đoạn II: Khối u lớn hơn (2–4cm) nhưng vẫn chưa có hạch hoặc di căn xa.
Đây là giai đoạn có tiên lượng điều trị tốt nếu can thiệp sớm.
Giai đoạn III – IV: Ung thư tiến triển và di căn
- Giai đoạn III: Khối u > 4cm hoặc đã lan đến một hạch lympho ở cùng bên cổ (≤ 3cm).
- Giai đoạn IV: Khối u xâm lấn mô sâu, lan rộng đến nhiều hạch hoặc di căn xa (gan, phổi…).
Ở giai đoạn này, việc điều trị thường phức tạp, kết hợp đa mô thức và tiên lượng sống giảm.
Chẩn đoán ung thư khoang miệng bắt đầu từ khám lâm sàng kỹ lưỡng, kết hợp khai thác bệnh sử và các yếu tố nguy cơ. Nếu phát hiện vùng tổn thương nghi ngờ, bác sĩ sẽ chỉ định sinh thiết để xác định tế bào ung thư. Xét nghiệm tìm virus HPV cũng thường được thực hiện, đặc biệt ở người trẻ. Các kỹ thuật hình ảnh như CT, MRI hoặc PET-Scan giúp đánh giá mức độ lan rộng, xâm lấn và di căn của khối u, hỗ trợ lập kế hoạch điều trị chính xác.
8. Phác đồ điều trị ung thư khoang miệng
Điều trị ung thư khoang miệng tùy thuộc vào giai đoạn bệnh, vị trí khối u, tình trạng hạch lympho, tình trạng sức khỏe tổng thể của người bệnh và các yếu tố sinh học khác (như tình trạng nhiễm HPV). Một phác đồ điều trị tối ưu thường cần sự phối hợp liên chuyên khoa gồm bác sĩ ung bướu, phẫu thuật đầu cổ, xạ trị, dinh dưỡng, phục hồi chức năng…
8.1 Phẫu thuật cắt bỏ khối u
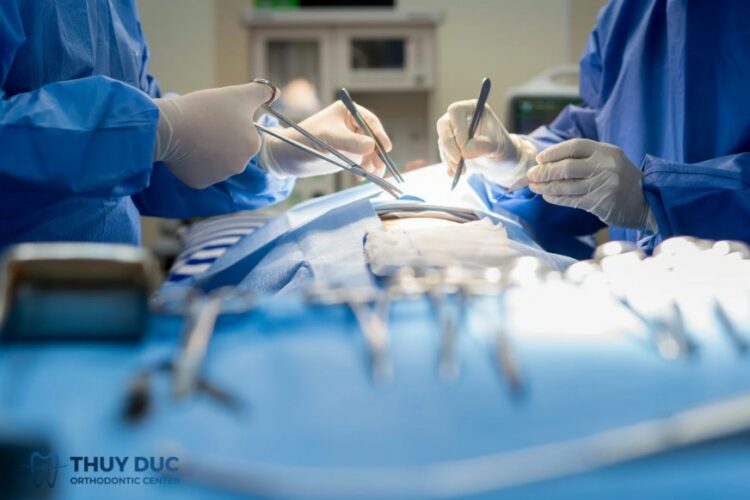
Đây là phương pháp điều trị chính cho các trường hợp ung thư khoang miệng giai đoạn sớm và trung bình. Phẫu thuật bao gồm:
- Cắt bỏ triệt để khối u nguyên phát, có thể kèm theo một phần mô lân cận để đảm bảo rìa an toàn.
- Nạo vét hạch cổ nếu có bằng chứng lâm sàng hoặc cận lâm sàng về di căn hạch.
Trong một số trường hợp, có thể cần tái tạo khoang miệng bằng vạt mô tự thân để phục hồi chức năng nói, nhai và thẩm mỹ.
8.2 Xạ trị: Liệu pháp tia phóng xạ
Xạ trị có thể được chỉ định:
- Hỗ trợ sau phẫu thuật (xạ trị bổ trợ) nếu có yếu tố nguy cơ cao như rìa phẫu thuật không sạch, di căn hạch, xâm lấn thần kinh.
- Điều trị chính thay cho phẫu thuật ở bệnh nhân không đủ điều kiện phẫu thuật.
- Dạng xạ trị thường dùng là xạ trị ngoài với máy gia tốc tuyến tính, trong một số trường hợp có thể dùng xạ trị áp sát.
8.3 Hóa trị: Sử dụng thuốc diệt tế bào ung thư
Hóa trị được chỉ định trong các tình huống:
- Kết hợp với xạ trị (hóa xạ đồng thời) cho giai đoạn tiến xa, không phẫu thuật được.
- Hóa trị tân bổ trợ (trước phẫu thuật) trong trường hợp khối u lớn, nhằm thu nhỏ khối u, tăng khả năng phẫu thuật bảo tồn.
- Hóa trị bổ trợ sau mổ nếu có yếu tố nguy cơ cao. Các thuốc thường dùng gồm cisplatin, 5-fluorouracil, hoặc taxane.
8.4 Liệu pháp nhắm trúng đích và miễn dịch
- Thuốc nhắm trúng đích như cetuximab (kháng thể đơn dòng chống EGFR) được chỉ định trong một số trường hợp nhất định, đặc biệt khi bệnh nhân không dung nạp được hóa trị cổ điển.
- Liệu pháp miễn dịch như nivolumab hoặc pembrolizumab (ức chế PD-1/PD-L1) được dùng cho ung thư khoang miệng tái phát hoặc di căn, giúp tăng thời gian sống thêm và ít tác dụng phụ toàn thân hơn.
8.5 Điều trị kết hợp đa mô thức
Ở nhiều trường hợp, đặc biệt giai đoạn III-IV, điều trị hiệu quả cần phối hợp phẫu thuật – xạ trị – hóa trị, đôi khi có thêm liệu pháp nhắm trúng đích.
Việc phối hợp này cần cá thể hóa theo từng bệnh nhân, dựa trên đánh giá của hội đồng đa chuyên khoa (tumor board), nhằm tối ưu hiệu quả điều trị và giảm tối đa biến chứng.
9. Câu hỏi thường gặp
Ung thư khoang miệng có lây không?
Ung thư khoang miệng không lây từ người này sang người khác. Tuy nhiên, các yếu tố nguy cơ như nhiễm virus HPV có thể lây qua quan hệ tình dục, nhưng ung thư khoang miệng phát triển từ đó cần thời gian dài và không phải lúc nào cũng có sự lây lan.
Ung thư miệng có chữa khỏi hoàn toàn được không?
Việc chữa khỏi ung thư khoang miệng phụ thuộc vào giai đoạn phát hiện. Ở các giai đoạn sớm, khả năng chữa khỏi rất cao với điều trị kịp thời bằng phẫu thuật và xạ trị. Tuy nhiên, ở giai đoạn muộn, tỷ lệ chữa khỏi thấp và có thể tái phát.
Tiêm vắc xin HPV có thực sự phòng ngừa được ung thư miệng không?
Tiêm vắc xin HPV, đặc biệt là vắc xin bảo vệ chống các chủng HPV 16 và 18, có thể giảm nguy cơ mắc ung thư khoang miệng do nhiễm virus HPV. Tuy nhiên, vắc xin không bảo vệ được toàn bộ các yếu tố gây ung thư miệng, như hút thuốc hay uống rượu.
Sau điều trị có khả năng nói và ăn uống như trước không?
Khả năng nói và ăn uống của bệnh nhân sau điều trị ung thư khoang miệng phụ thuộc vào mức độ can thiệp phẫu thuật và xạ trị. Một số bệnh nhân có thể phục hồi chức năng ăn uống và nói nếu điều trị bảo tồn, trong khi những bệnh nhân phẫu thuật rộng có thể gặp khó khăn.
Điều trị ung thư miệng có làm thay đổi diện mạo không?
Điều trị ung thư khoang miệng, đặc biệt là phẫu thuật cắt bỏ khối u, có thể gây thay đổi diện mạo, đặc biệt khi các mô mềm hoặc xương hàm bị cắt bỏ. Tuy nhiên, các kỹ thuật phẫu thuật tái tạo khuôn mặt hiện đại có thể giúp giảm thiểu sự thay đổi này.